Pourquoi la fonction rénale compte autant chez les seniors
Les reins ne fonctionnent plus comme avant à 70 ans. C’est une réalité biologique, pas une maladie. À mesure qu’on vieillit, le nombre de néphrons diminue, le flux sanguin rénal ralentit, et les glomérules se détériorent. Résultat : la filtration des médicaments devient moins efficace. Chez les adultes de 20-29 ans, le taux moyen de filtration glomérulaire (eGFR) est d’environ 116 mL/min/1,73 m². À 70 ans et plus, il tombe à 75 mL/min/1,73 m². Ce n’est pas une erreur de laboratoire - c’est la norme.
Et pourtant, environ 30 % des médicaments prescrits aux seniors sont éliminés principalement par les reins. Des anticoagulants comme le dabigatran, des antibiotiques comme la vancomycine, des antidouleurs comme le tramadol : tous peuvent s’accumuler dans l’organisme si les reins ne filtrent pas correctement. C’est ce qui cause des intoxications, des chutes, des troubles de la conscience, voire des hospitalisations évitables.
Le problème ? Beaucoup de médecins et de pharmaciens continuent d’utiliser des formules vieillies, ou pire, de se fier à la valeur de créatinine seule, sans ajustement. Et pourtant, une simple erreur de calcul peut transformer un traitement sûr en une urgence médicale.
Les équations pour estimer la fonction rénale : quelles sont les bonnes ?
Il existe plusieurs formules pour estimer la filtration glomérulaire (eGFR). Mais toutes ne sont pas égales, surtout chez les personnes âgées.
- Cockcroft-Gault (CG) : la plus ancienne, mais encore utile. Elle utilise la créatinine sérique, l’âge, le poids et le sexe. Pour les seniors, il faut impérativement utiliser le poids idéal et non le poids réel. Un patient obèse ou amaigri peut voir son eGFR sous-estimé ou surestimé de 20 % si on utilise le mauvais poids. Une étude de 2024 montre que l’utilisation du poids idéal réduit les erreurs de dosage de 25 %.
- MDRD : conçue pour les patients atteints de maladie rénale chronique. Elle est moins précise chez les seniors en bonne santé, car elle ne prend pas en compte la perte de masse musculaire. Son biais moyen chez les plus de 65 ans est de 1,4 mL/min/1,73 m² - pas négligeable quand chaque mL compte.
- CKD-EPI : aujourd’hui recommandée par les grandes sociétés médicales. Elle est plus précise que MDRD pour les eGFR entre 60 et 89, mais elle sous-estime encore la fonction rénale chez les personnes très âgées avec peu de muscle. Dans un cas réel, un patient de 88 ans, maigre et dénutri, a reçu une dose trop élevée de vancomycine parce que son eGFR était calculé avec CKD-EPI et estimé à 48 mL/min. En réalité, avec BIS1, il était à 62 mL/min - une différence critique.
- BIS1 et FAS : les nouvelles générations. Développées spécifiquement pour les plus de 75 ans, elles tiennent compte de la perte musculaire, de la faiblesse et de la sénescence. BIS1 a une précision de 95 % dans les populations très âgées, contre 78 % pour CKD-EPI. Son avantage ? Moins de variation, moins de mauvais classements en stade de maladie rénale. Une étude de l’Université du Michigan a montré que son usage réduit les effets indésirables liés aux médicaments de 18 % chez les plus de 80 ans.
La meilleure équation n’existe pas. La bonne équation, oui. Pour un senior en bonne santé, CKD-EPI peut suffire. Pour un patient âgé, maigre, avec plusieurs maladies chroniques, BIS1 est la référence.
La créatinine, ce piège courant
La créatinine sérique est le marqueur le plus utilisé. Mais elle est trompeuse chez les seniors. Pourquoi ? Parce qu’elle dépend de la masse musculaire. Un homme de 85 ans qui pèse 55 kg et ne marche plus n’a pas les mêmes niveaux de créatinine qu’un homme de 60 ans en forme. Pourtant, les deux ont des reins qui fonctionnent mal.
Un patient avec une créatinine de 1,3 mg/dL peut sembler avoir une insuffisance rénale modérée. Mais si c’est un homme très maigre, son vrai eGFR pourrait être de 70 mL/min. Si c’est un homme obèse, il pourrait être à 40 mL/min. La créatinine seule ne dit rien. C’est pourquoi les experts recommandent de toujours l’associer à une équation d’estimation, et non de la lire comme un résultat absolu.
Et si la créatinine est normale, mais que le patient prend des médicaments dangereux ? C’est là que la cystatine C entre en jeu. Ce marqueur ne dépend pas de la masse musculaire. Il est plus sensible aux changements fins de la filtration. Son inconvénient ? Il coûte 50 à 75 $ de plus qu’un test de créatinine. Mais dans les cas critiques - comme un patient âgé qui doit prendre un anticoagulant à index thérapeutique étroit - ce coût est une économie en événements indésirables.

Comment faire dans la pratique ? Un protocole simple
Vous n’avez pas besoin d’un laboratoire de pointe pour bien faire. Voici une approche pratique, utilisée dans les cliniques gériatriques de renom :
- Commencez par BIS1 pour tout patient de plus de 75 ans, surtout s’il est maigre, dénutri, ou a plusieurs maladies chroniques. Si vous n’avez pas accès à BIS1, utilisez Cockcroft-Gault avec poids idéal.
- Si l’eGFR est entre 45 et 59 mL/min/1,73 m² et qu’il n’y a pas d’albuminurie ni de maladie rénale connue, demandez une mesure de cystatine C. Cela vous dira si la baisse de la créatinine est réelle ou due à la perte de muscle.
- Pour les médicaments à risque élevé (colistine, aminosides, dabigatran, rivaroxaban) : si les résultats sont flous, faites une collecte d’urine sur 24 heures pour mesurer la clairance de la créatinine. C’est le seul vrai test de filtration, même s’il est plus lourd à réaliser.
Ne vous fiez pas à l’algorithme de votre dossier médical électronique. En 2023, une étude a montré que 42 % des médecins utilisent la formule par défaut du système, même si elle n’est pas adaptée. Un patient de 82 ans a reçu une dose de digoxine trois fois trop élevée parce que son logiciel utilisait CKD-EPI, alors qu’il aurait fallu BIS1. Il a été hospitalisé pour une intoxication.
Les erreurs à éviter absolument
Voici les cinq erreurs les plus fréquentes, avec leurs conséquences :
- Utiliser le poids réel dans Cockcroft-Gault : surestime la fonction rénale chez les obèses, sous-estime chez les amaigris. Résultat : surdosage ou sous-dosage.
- Ne pas ajuster les médicaments selon l’eGFR : certains prescripteurs pensent que « si la créatinine est normale, tout va bien ». Faux. La créatinine peut être normale alors que la fonction rénale est réduite.
- Ignorer les changements récents : un patient qui a perdu 10 kg en 3 mois ? Son eGFR a probablement baissé. Réévaluez.
- Utiliser les mêmes équations pour l’insuffisance rénale aiguë : aucune équation n’est valide en cas de AKI (lésion rénale aiguë), qui touche 30 à 40 % des seniors hospitalisés. Là, il faut surveiller les variations rapides de créatinine, pas les estimations.
- Ne pas consulter un pharmacien : les pharmaciens en gériatrie sont les meilleurs alliés pour vérifier les ajustements de dose. 78 % d’entre eux ajustent les prescriptions au moins une fois par semaine dans les maisons de retraite.

Les outils et ressources à connaître
Vous n’êtes pas obligé de tout calculer à la main. Des outils fiables existent :
- Calculateur eGFR de la National Kidney Foundation (mis à jour en novembre 2023) : gratuit, simple, avec choix des équations.
- Kit de ressources de l’American Geriatrics Society (janvier 2024) : guide imprimable pour les médecins et pharmaciens, avec algorithmes visuels.
- Epic Systems et d’autres dossiers médicaux : depuis 2022, certains systèmes utilisent automatiquement BIS1 pour les patients de plus de 75 ans. Vérifiez que votre système est à jour.
Et si vous êtes en milieu hospitalier ou en maison de retraite, demandez à votre service de pharmacie de mettre en place un protocole interne : quelles équations utiliser, pour qui, et quand vérifier. C’est une question de sécurité, pas de complexité.
Le futur : vers une estimation personnalisée
Les chercheurs ne s’arrêtent pas là. En 2024, une nouvelle équation, la CKD2024, a été publiée. Elle combine créatinine et cystatine C avec des coefficients ajustés à l’âge. Dans les premiers tests, elle est 15 % plus précise chez les plus de 80 ans.
Le National Institute on Aging finance un projet appelé SAGE, qui vise à développer un test rapide au lit du patient, capable d’évaluer la fonction rénale en 5 minutes, en tenant compte de la masse musculaire, de la nutrition et des maladies associées.
À l’avenir, des algorithmes d’intelligence artificielle pourront recommander l’équation la plus adaptée en fonction de l’âge, du poids, de la mobilité, de la consommation de protéines, et même du type de médicament prescrit. Une étude pilote au Mayo Clinic a montré que ces systèmes réduisent les erreurs de 22 %.
Mais pour l’instant, la meilleure technologie reste l’attention. La vigilance. La volonté de ne pas se contenter d’un chiffre sur un écran. Parce qu’au final, ce n’est pas un nombre qui sauve un patient. C’est un clinicien qui pose la bonne question : « Est-ce que cette formule reflète vraiment ce corps-là ? »
Quelle équation dois-je utiliser pour un patient âgé de 85 ans, maigre et sans maladie rénale connue ?
Utilisez l’équation BIS1. Elle a été spécifiquement conçue pour les personnes âgées avec faible masse musculaire. Si BIS1 n’est pas disponible, utilisez Cockcroft-Gault avec le poids idéal, et non le poids réel. Évitez MDRD et CKD-EPI dans ce cas, car elles risquent de sous-estimer la fonction rénale.
La créatinine normale signifie-t-elle que les reins fonctionnent bien chez un senior ?
Non. Chez les personnes âgées, une créatinine normale peut cacher une insuffisance rénale réelle, car la masse musculaire diminue avec l’âge. Il faut toujours combiner la créatinine avec une équation d’estimation (comme BIS1 ou CKD-EPI) pour avoir une image fidèle. Un patient peut avoir une créatinine à 1,1 mg/dL et un eGFR à 45 mL/min - ce qui est une insuffisance rénale modérée.
Faut-il faire un test de cystatine C systématiquement chez les seniors ?
Pas systématiquement, mais quand il y a un doute. Si l’eGFR est entre 45 et 59 mL/min/1,73 m² et qu’il n’y a pas d’albuminurie ni de maladie rénale connue, la cystatine C permet de vérifier si la baisse est réelle ou due à la perte musculaire. C’est particulièrement utile avant de prescrire des médicaments dangereux.
Pourquoi les hôpitaux ne font-ils pas toujours le bon calcul ?
Parce que les systèmes informatiques utilisent souvent une formule par défaut (souvent CKD-EPI), sans tenir compte de l’âge ou du statut nutritionnel. De plus, 65 % des médecins déclarent être confus sur le choix de la formule. La solution ? Former les équipes, adapter les logiciels, et impliquer les pharmaciens dans la validation des doses.
Quels médicaments demandent une surveillance rénale stricte chez les seniors ?
Les anticoagulants (dabigatran, rivaroxaban), les antibiotiques (vancomycine, aminosides), les antidouleurs (tramadol, morphine), les diurétiques, les anti-inflammatoires non stéroïdiens (AINS), et certains antidiabétiques (metformine). Tous nécessitent un ajustement de dose selon la fonction rénale. Consultez toujours les recommandations du fabricant et les guides gériatriques comme les critères de Beers.
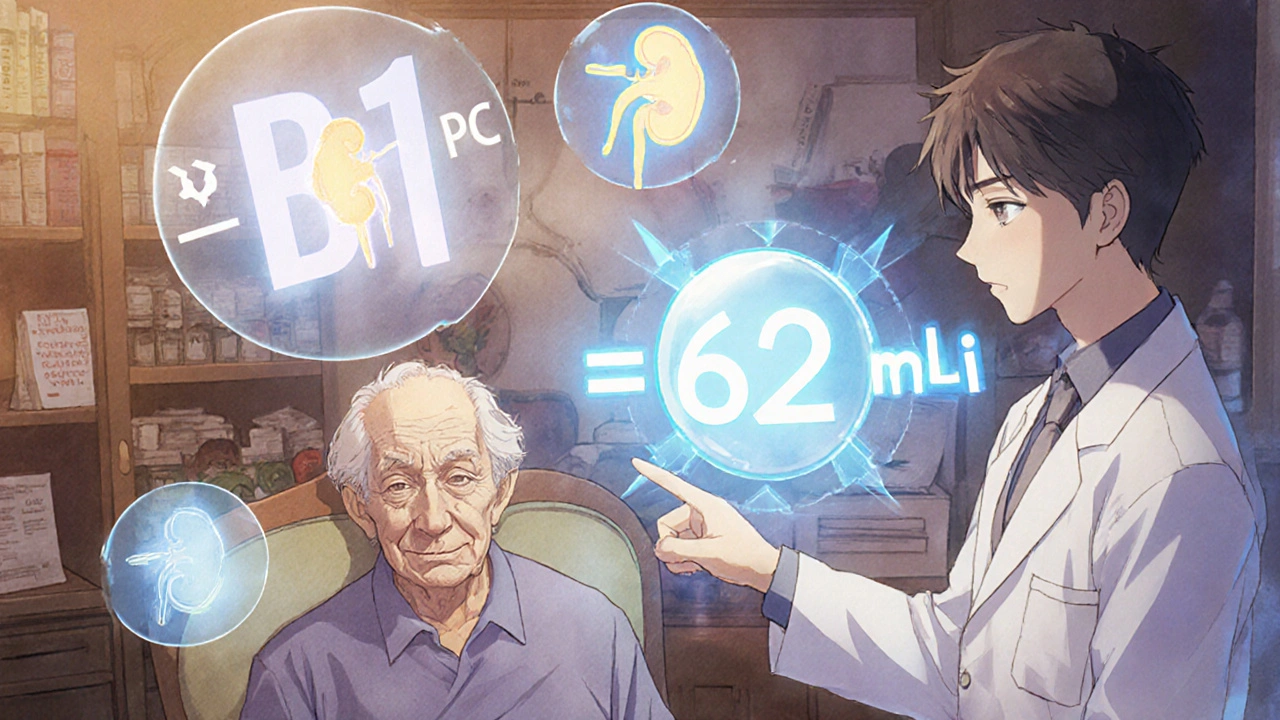

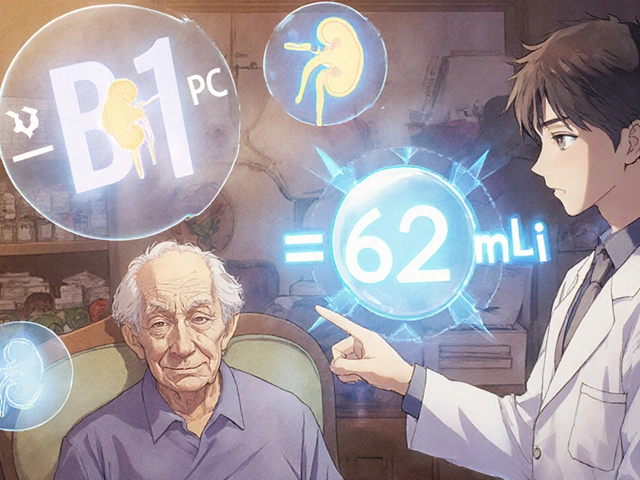
9 Commentaires
Je suis médecin en gériatrie et je peux dire que BIS1 a changé ma pratique. Avant, je me fiais à CKD-EPI et j'ai eu deux hospitalisations évitables. Maintenant, je commence toujours par BIS1 pour les plus de 75 ans. Simple, efficace, et surtout, ça sauve des vies.
La créatinine seule ? C'est un piège. J'ai vu un patient avec 1,2 mg/dL et un eGFR réel de 42. Il a failli mourir d'une surdose de tramadol.
C'est toujours fascinant de voir comment la médecine moderne se complique pour expliquer ce qui est, en réalité, très simple : les vieux ont des reins qui marchent moins. Pas besoin de BIS1, de cystatine C, ni d'IA. Il suffit de réduire les doses de 30 % et de surveiller. Toute cette technocratie n'est qu'une échappatoire à la paresse clinique.
J'ai partagé cet article avec toute mon équipe en EHPAD. On a mis en place un petit tableau imprimé sur le mur : BIS1 pour les maigres, Cockcroft avec poids idéal pour les autres. Résultat ? On a réduit les erreurs de prescription de 40 % en trois mois. Les pharmaciens nous remercient, les familles aussi. C'est pas de la science, c'est de la bonne pratique.
Vous savez qui pousse tout ça ? Les labos. Ils vendent des tests de cystatine C à 70 $ pour remplacer un test à 2 $. Et les logiciels de dossiers médicaux ? Ils sont codés par des ingénieurs qui n'ont jamais vu un vieux patient. C'est un business. Pas de la médecine.
Je trouve ça admirable que vous insistiez sur la vigilance humaine. C'est ce qui manque le plus aujourd'hui. On a des algorithmes qui calculent, mais personne pour se demander : « Est-ce que ce chiffre correspond à cette personne-là ? »
Je travaille en soins à domicile. Un patient de 89 ans, 48 kg, pas de muscle, créatinine à 1,0. J'ai demandé une cystatine C. Résultat : eGFR à 51. J'ai réduit la dose de rivaroxaban. Il n'est pas tombé cette semaine. C'est ça, la médecine.
Je suis tellement fatiguée de voir des gens qui se croient experts parce qu'ils ont lu un article ! Vous parlez de BIS1 comme si c'était la sainte trinité ! Et si c'était juste un autre biais ? Et si les études étaient financées par des laboratoires qui veulent vendre des tests coûteux ? Et si la vraie solution, c'était de ne pas prescrire autant de médicaments aux vieux ?! Vous faites tous partie du système qui médicalise la vieillesse ! Arrêtez de tout compliquer !
Je me souviens d'une grand-mère, 86 ans, qui ne marchait plus, pesait 49 kg, créatinine à 1,1. On lui a prescrit du tramadol en dose standard. Trois jours après, elle était confuse, tombée, hospitalisée. On a réévalué avec Cockcroft-Gault et poids idéal. Son eGFR était à 40. On a baissé la dose. Elle a retrouvé sa lucidité en 48h. Ce n'est pas une histoire de technologie. C'est une histoire d'écoute.
Ah oui, bien sûr. On va remplacer la créatinine par BIS1, puis par cystatine C, puis par IA, puis par une méditation guidée. Pendant ce temps, les vrais problèmes : la malnutrition, le manque d'activité, la solitude... on les ignore. On veut un chiffre magique pour justifier qu'on n'a pas fait d'effort. Bravo.
Tout ça, c'est du charabia anglo-saxon. En France, on a toujours soigné les vieux avec du bon sens. On ne fait pas de calculs compliqués. On réduit les doses, on observe, on ajuste. Pas besoin de BIS1, de cystatine, ni de ces formules américaines. On n'est pas des cobayes. La médecine française a fait ses preuves. Ces études ? Elles viennent d'ailleurs. On n'a pas besoin de ça.